Institutes & Centers
Institut für Biomedizin
Institut für Biomedizin
- Deutsch
- English
- Italiano
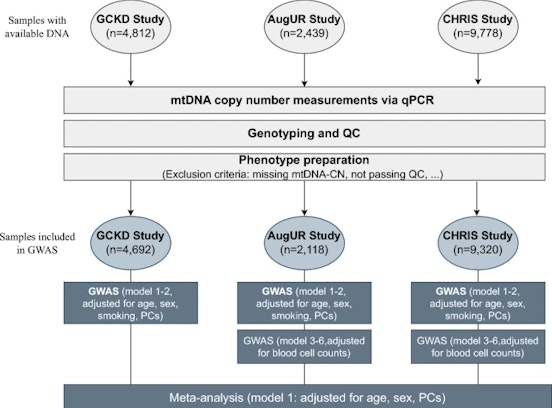
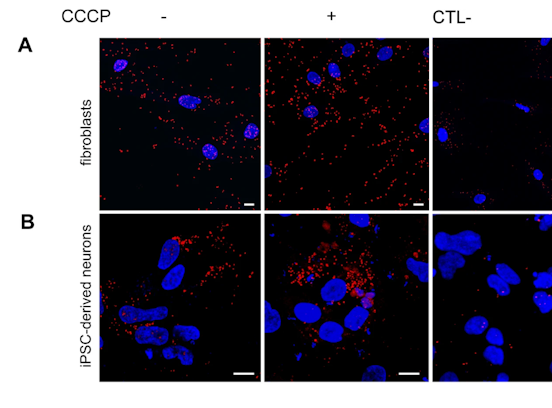
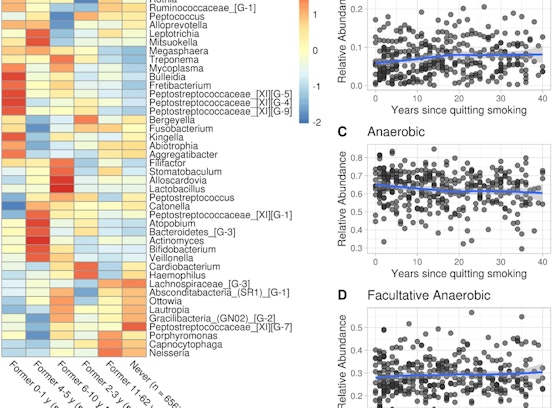
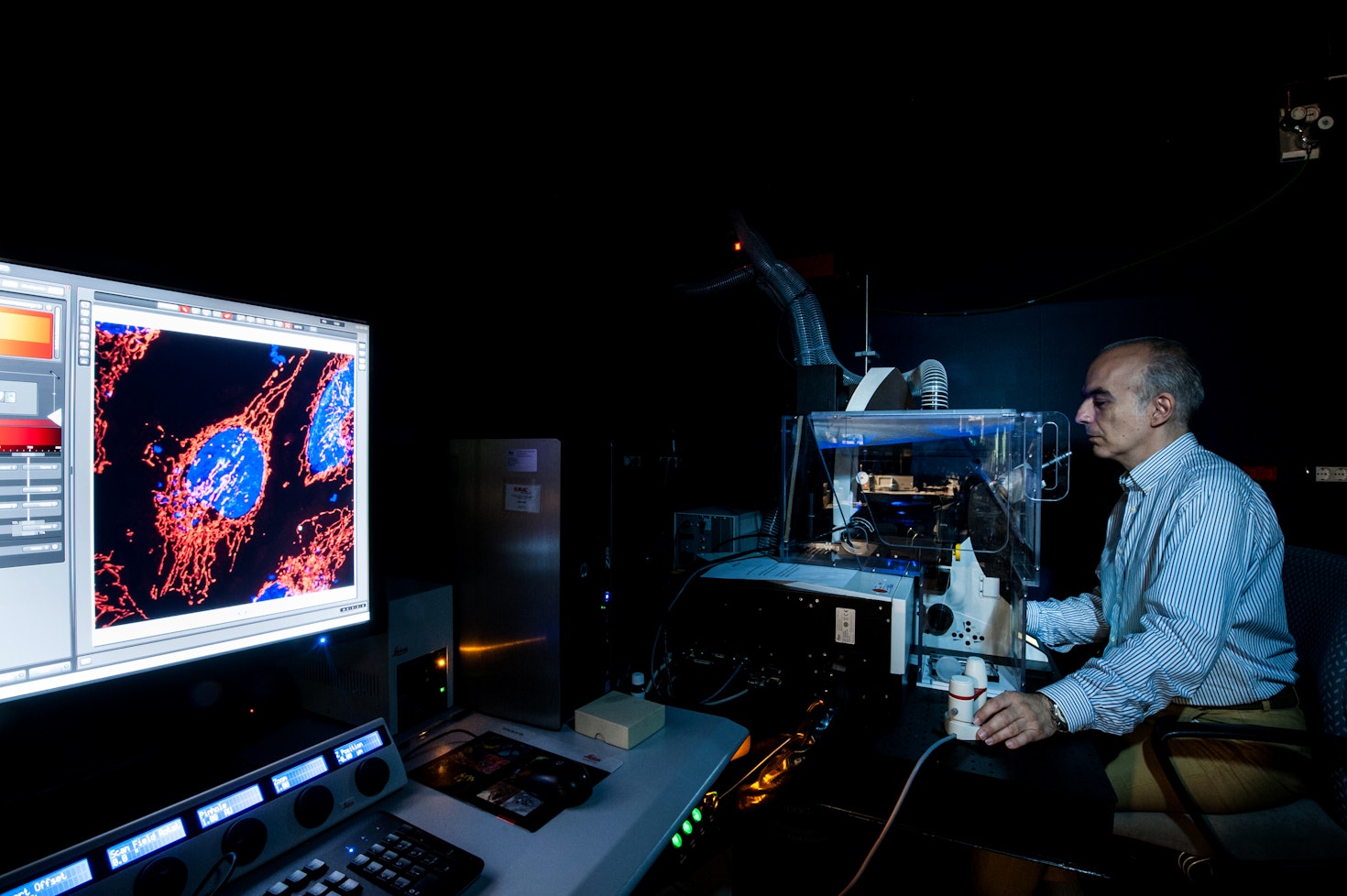
Von der Klinik ins Labor und zurück zu den Patientinnen und Patienten verläuft unsere wissenschaftliche Arbeit. Wir erforschen, welchen Einfluss die genetische Veranlagung, die persönliche Umgebung und der Lebensstil auf die Entstehung und Entwicklung von Krankheiten und auf die Gesundheit der Menschen hat.
1 - 7






Facts
& Figures
77
Mitarbeitende
39 mit abgeschlossenem PhD
46
Laufende Projekte
28 mit internationalen Partnern
56
Publikationen in Fachzeitschriften
8
Beiträge in Tagungsbänden
3
Labors und Facilities
Biomedicine laboratory, Biobank, Zentrum CHRIS
Data refer to the last issue of the Activity Report. See all Facts & Figures.
Research Fields
1 - 3
News & Events
1 - 10